【熱中症対策・予防・対処法】2022年も猛暑がやって来る!?熱中症から家族を守ろう
ライフスタイル
目次[非表示]
※この記事は2021年に公開したものを再編集・再公開しています
2022年のGWは真夏日が何日かありました。2022年の夏も猛暑の予測がされており、強い日差しの下や高温下で起きる熱中症への注意が必要となっています。さらに今は新型コロナウイルス感染対策として外出時のマスク着用が推奨されているので、これまでとは違った熱中症対策も求められます。
熱中症が起きやすいシチュエーションといえば“日中の炎天下”という典型的なケースが思い浮かびがちですが、実はそれ以外のあらゆるシチュエーションにも熱中症のリスクが潜んでいます。総務省消防庁の統計(※1)によると、令和2年(2020)に熱中症による救急搬送が最も多く発生した場所は「住居」で43.4%(2万8121人)。2位は「道路」の17.4%(1万1276人)で、「公衆(屋外)」は9.4%(6130人)。ちなみに前年度と比べて住居の割合は約5%アップ、公衆(屋外)の割合は約3%ダウンしており、コロナ禍のステイホームによる影響が考えられます。また時間帯で見ると、令和元年(2019)夏の東京都23区での熱中症死亡者数は、日中よりも夜間が上回りました(※2)。
つまり屋外だけでなく室内でも、そして日中だけでなく夜間にも熱中症になるリスクが高いということ。特にコロナ禍においては例年よりも在宅時間が長くなるので、室内での過ごし方にも注意が必要です。
※1:総務省消防庁「令和2年(6月から9月)の熱中症による搬送状況」
※2:東京都福祉保健局「令和元年夏の熱中症死亡者数の状況【東京都23区(確定値)】」
そこで今回はAll About医師 / 家庭の医学ガイドで現役小児科医の清益功浩さんに監修いただきながら、暑い季節に熱中症にならないために知っておきたい正しい知識や、予防・対処法などの対策についてご紹介します。
熱中症が起きやすいシチュエーションといえば“日中の炎天下”という典型的なケースが思い浮かびがちですが、実はそれ以外のあらゆるシチュエーションにも熱中症のリスクが潜んでいます。総務省消防庁の統計(※1)によると、令和2年(2020)に熱中症による救急搬送が最も多く発生した場所は「住居」で43.4%(2万8121人)。2位は「道路」の17.4%(1万1276人)で、「公衆(屋外)」は9.4%(6130人)。ちなみに前年度と比べて住居の割合は約5%アップ、公衆(屋外)の割合は約3%ダウンしており、コロナ禍のステイホームによる影響が考えられます。また時間帯で見ると、令和元年(2019)夏の東京都23区での熱中症死亡者数は、日中よりも夜間が上回りました(※2)。
つまり屋外だけでなく室内でも、そして日中だけでなく夜間にも熱中症になるリスクが高いということ。特にコロナ禍においては例年よりも在宅時間が長くなるので、室内での過ごし方にも注意が必要です。
※1:総務省消防庁「令和2年(6月から9月)の熱中症による搬送状況」
※2:東京都福祉保健局「令和元年夏の熱中症死亡者数の状況【東京都23区(確定値)】」
そこで今回はAll About医師 / 家庭の医学ガイドで現役小児科医の清益功浩さんに監修いただきながら、暑い季節に熱中症にならないために知っておきたい正しい知識や、予防・対処法などの対策についてご紹介します。
熱中症になる原因とは
熱中症対策について触れる前に、まずなぜ熱中症が起きるのか改めて解説しましょう。
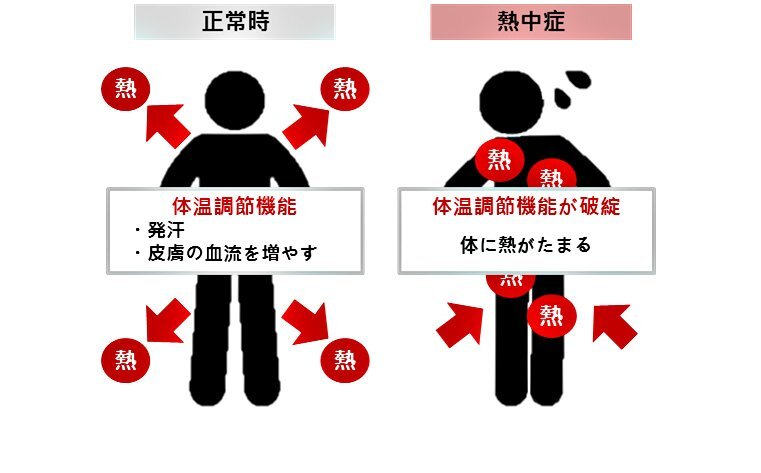
人間の体には体温調整機能が働いていて、通常は体内で発生した余分な熱が血液によって皮膚に移動し、汗と共に体の外へと自然に放出されます。
しかし、次に挙げる3つの要因によって体温調整機能がうまく働かなくなると、汗が出なくなったり体から熱が放散されにくくなります。すると体内に熱がたまって体温がグングンと上昇し、熱中症が引き起こされてしまうのです。
しかし、次に挙げる3つの要因によって体温調整機能がうまく働かなくなると、汗が出なくなったり体から熱が放散されにくくなります。すると体内に熱がたまって体温がグングンと上昇し、熱中症が引き起こされてしまうのです。
【環境】高温、多湿、風が弱いなど
高温、多湿、風が弱いといった環境に置かれると、体から外気への熱放散が減少し汗の蒸発もうまくいかず、熱中症が発生しやすくなります。目安として温度が28度以上、湿度が75%以上となる場合は厳重警戒が必要です。ただし温度が27度でも湿度80%なら厳重警戒ですから、温度と湿度を考慮した暑さ指数(※)を参考にすると良いでしょう。
※暑さ指数…熱中症の予防を目的として1954年にアメリカで提案された指標。乾球・湿球・黒球の温度計で測定した数値から、屋外の場合は「0.7×湿球温度 + 0.2×黒球温度 + 0.1×乾球温度」で算出する
日差しが強い時は、直射日光だけでなく地面からの照り返しでも高温にさらされるので、大人より地面に近い位置にいる子どもは要注意。また屋外だけでなく、窓を閉め切ったりエアコンのない室内も危険です。
また、コロナ禍ならではの熱中症リスクとして気をつけたいのが、外出時のマスク着用。マスクを着用していない場合と比べて、のどの乾きを感じにくくなる、心拍数・呼吸数・血中二酸化炭素濃度・体感温度が上昇するなど、体温の上昇の危険性もあり、身体に負担がかかることがあるので、高温・多湿の環境では細心の注意が必要です。
※暑さ指数…熱中症の予防を目的として1954年にアメリカで提案された指標。乾球・湿球・黒球の温度計で測定した数値から、屋外の場合は「0.7×湿球温度 + 0.2×黒球温度 + 0.1×乾球温度」で算出する
日差しが強い時は、直射日光だけでなく地面からの照り返しでも高温にさらされるので、大人より地面に近い位置にいる子どもは要注意。また屋外だけでなく、窓を閉め切ったりエアコンのない室内も危険です。
また、コロナ禍ならではの熱中症リスクとして気をつけたいのが、外出時のマスク着用。マスクを着用していない場合と比べて、のどの乾きを感じにくくなる、心拍数・呼吸数・血中二酸化炭素濃度・体感温度が上昇するなど、体温の上昇の危険性もあり、身体に負担がかかることがあるので、高温・多湿の環境では細心の注意が必要です。
【からだ】乳幼児、高齢者、脱水症状、寝不足や疲労など
体温調整機能が未発達な乳幼児、体温調節や発汗機能が低下している高齢者は熱中症のリスクが高くなります。また、下痢や二日酔いによる脱水症状、さらに寝不足や疲労で体調の悪い時は体温調節機能が低下しているので注意が必要です。
【行動】激しい運動、屋外での作業など
激しい運動や長時間の屋外作業、さらに水分補給できない状況も熱中症を引き起こす可能性があります。普段あまり運動をしていない人も、効率的に汗がかけなくなり熱中症になりやすいと言えます。